A tápcsatornai vérzések ellátása
Felső tápcsatornai vérzések
A vérzés forrása a Treitz-szalagtól (a Treitz-szalag a duodenojejunális átmenetet rögzíti a mesenteriumhoz, és egyben ennek a pontja választja el az alsó és a felső tápcsatornát) orálisan van, a vérzés pedig vérhányásként (haematemesis) vagy melaenaként jelentkezik. 50%-ban peptikus fekélyből ered, 5-15%-ban Mallory-Weiss szindróma, 15-30%-ban varixok, a többit pedig erosiv gastropátiák, nyelőcsőgyulladások, daganatok okozzák.
A peptikus fekély a bél és a gyomor fekélyéből is származhat, bár a bélfekélyeknél általában a melaena az első tünet. Az endoscopos kép mellett a hemodinamikai instabilitás, életkor, a hányadék/széklet friss vértartalma a legfontosabb tényezők. A vérző és nem vérző, de ércsonkos alapú fekélyeknél endoscopos vérzéscsillapítás kell alkalmazni, ha pedig az endoscopos beavatkozás ellenére is vérzik, sürgős műtét szükséges. Az ismétlődésnek nagy az esélye, ha tartós NSAID szedés és H. pylori-pozitivitás is fenn áll.
Mallory-Weiss-szindróma: ismételt hányás, erős öklendezés után a gyomor-nyelőcső junkció környék hosszanti sérülései okoznak vérzést (főleg tehát alkoholistákat érint). 80-90%-ban spontán megszűnik, ha nem, akkor endoscopos beavatkozás javasolt.
A varicozitások a véna portae nyomásának fokozódása (portális hypertensio) miatt jönnek létre, általában a nyelőcsőben, ritkábban a subcardiális régióban. Megrepedésük véres hányást és melaenát is okoz, nagy mortalitású kórkép. Általában májcirrózis van a hátterében.
Az erosiv gastritis avagy haemorrhagiás gastropátia. Subepitheliális vérzések, pontszerű eróziókból szivárgó vér látható endoscopon, jelentős vérvesztést általában nem okoz, főleg NSAID-ot szedőkben és alkoholistákban fordul elő. Ide tartozik a „stresszfekély” is, ahol ritkán fejlődik ki valódi fekély a gyomorban, azonban súlyos vérzés lehet a mucosa mikrocirkulációjának károsodása és a csökkent pH miatt – a halálozás főleg a kiváltó alapjelenség (trauma, égés, stb.) miatt magas.
A szervezet igyekszik hemodinamikailag (vérnyomás fenntartása, percek alatt), plazma által (szövetfolyadék érpályába áramlása, órák alatt), valamint cellulárisan (eritrocita-képzés, hetek-hónapok alatt) kompenzálni. Pulzust és vérnyomást kell mérni, meg kell vizsgálni a székletet (benzidin-teszt), vesefunkciót és vérképet kell nézni (legfontosabb a hemoglobin, hematocrit, véralvadási paraméterek), endoscopos vizsgálatra is szükség van. Ha melaena van, az azt jelenti, hogy már 10-14 órája megkezdődött a vérzés (100 ml is elég hozzá) – ritkán felső tápcsatornai vérzés hematokéziát, tehát emésztetlen vért tartalmazó székletet is eredményezhet, de ehhez általában 1000 ml-nél nagyobb akut vérzés kell.
A vérzések aktivitását Forrest-szerint osztályozzák endoscopos képük alapján:
FI: aktív vérzés (IA: spriccelő artériás vérzés; IB: szivárgó vérzés).
FII: inaktív vérzés (IIA: lézió ércsonkkal; IIB: alvadékkal fedett lézió; IIC: hematinnal fedett lézió)
FIII: lézió vérzési nyomok nélkül.

Az ellátás során fontos a beteg azonnali lefektetése, volumenpótlás, oxigénadás, vérrendelés, teljes koplalás, gyomorszonda levezetése, gyomormosás (ezek még az endoszkópia előtt). Amíg a vér meg nem érkezik, vérpótlók, krisztalloid oldatok adhatók. Gyógyszerek közül a splanchnikus véráramlást csökkentő oktreotid (főleg varixoknál), ill. protonpumpa-gátlók jöhetnek szóba. A vérzést endoszkóppal (ligáció, szklerotizálás, elektrokoaguláció, stb.) vagy ha azzal nem sikerül, artériográfos embolizációval, ill. műtéti úton látják el.
Alsó tápcsatornai vérzések
Alsó tápcsatornai vérzésnek azt tekintjük, aminek forrása a Treitz-szalag alatt található. A vérzések 95%-a a colonból származik, és az összes tápcsatornai vérzések egyharmadát adja (a folyamatok is jobb lefolyást mutatnak, kevesebb a shockos, vagy transzfúzióra szoruló beteg).
Okai:
divertikulózis: 3-5%-ban fordul elő vérzés, és az alsó tápcsatornai vérzések leggyakoribb oka, általában akut, fájdalmatlan, nagymennyiségű hematochesiaként jelentkezik.
angiodiszpláziák: a felső és alsó tápcsatornában is előfordulhatnak, okozhatnak melaenát, hematochesiát, okkult vérzést is, az alsó tápcsatornában általában a coecumban és a felszálló colonban jelennek meg. Lapos, vörös, párcentis, pármiliméteres léziók, 70 felettiekben gyakoribbak.
neopláziás elváltozások: polipok és karcinómák is okozhatnak vérzést, általában krónikus vagy intermittáló hematochesiával járnak, de az akut vérzések sem ritkák. Polipektómia után még 2 hétig fordulhat elő vérzés a beavatkozás miatt.
gyulladásos bélbetegség: főleg a colitis ulcerosától szenvedőkben fordulnak elő, jellemző tünet a véres hasmenés, ami lehet okkult vérzés is, de hematochesiás is. Gyakran fájdalmak, görcsök is társulnak hozzá.
anorektális elváltozások: aranyerek, fissurák, anorektális fekélyek sokszor okoznak véresen csíkozott székletet (jellemző lehet a wc-papír véressége).
iszkémiás kolitisz: főleg idős, ateroszklerózisos betegekre jellemző, de aneurizma-műtétek után is előfordulhat (fiatalokban vaszkulitisz, koagulációs zavarok).

Vékonybél eredetű vérzés
Melaena és hematochesia formájában is jelentkezhet, a kórisme nehéz, a vérzésforrást nehéz endoszkóposan megtekinteni (az összes tápcsatornai vérzés 5%-a van a vékonybél endoszkóppal nem/nehezen vizsgálható szakaszán). Általában angiodiszpláziák, daganatok, Crohn-betegség, NSAID vagy iszkémia miatti fekélyek, divertikulumok okoznak vérzést, gyermekkorban pedig a Meckel-divertikulum a leggyakoribb ok (középkorúakban a tumor, idősekben a vaszkuláris ektáziák).
Vastagbél eredetű vérzés
A tápcsatornai vérzés miatt hospitalizáltak 20%-ában származik a vérzés a vastag-, vagy végbélből, és mindig hematochesiáról, tehát friss, emésztetlen vérről van szó. Colondivertikulumok és tágult haemorrhoidális erek a fő források – előbbiből hirtelen kezdetű, fájdalom nélküli vérzés szokott származni, a mennyisége sokszor jelentős, és általában a jobb colonfélben található a divertikulum. Az innen származó vérzések 80%-ban spontán megszűnnek. Egyéb okok: iszkémiás kolitisz (főleg idősekben), polipok és daganatok (általában nem jelentős vérzéseket okoznak).

DIAGNOSZTIKA
Ki kell zárni azt, hogy a vérzés a felső tápcsatornából ered – erre nazogasztrikus szonda diagnosztikus célú levezetése alkalmas lehet, de ma már inkább a felső endoszkópia ajánlott. Egyébként anoszkópia, szigmoidoszkópia, colonoszkópia javasolt, de történhet izotópos vvt-scan, angiográfia, push enteroszkópia, kapszulás endoszkópia is.
Masszív gasztrointesztinális vérzés
Masszív gasztrointesztinális vérzésről beszélünk, ha a beteg teljes keringő 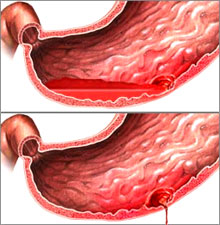 vérmennyiségét veszti 24 óra alatt, vagy a teljes keringő vérmennyiségének 50%-át veszi 3 óra alatt, illetve ha a vérvesztés 150 ml/perc intenzitású és a betegen a hemodinamikai instabilitás, vagy hamarosan kialakuló instabilitás jelei tapasztalhatók. Ezekben az esetekben a halálozás 20-39% lehet.
vérmennyiségét veszti 24 óra alatt, vagy a teljes keringő vérmennyiségének 50%-át veszi 3 óra alatt, illetve ha a vérvesztés 150 ml/perc intenzitású és a betegen a hemodinamikai instabilitás, vagy hamarosan kialakuló instabilitás jelei tapasztalhatók. Ezekben az esetekben a halálozás 20-39% lehet.
GI vérzés ellátása
- Vérzéscsillapítás céljából törekedni kell az endoscopos vérzéscsillapító eljárásokra,
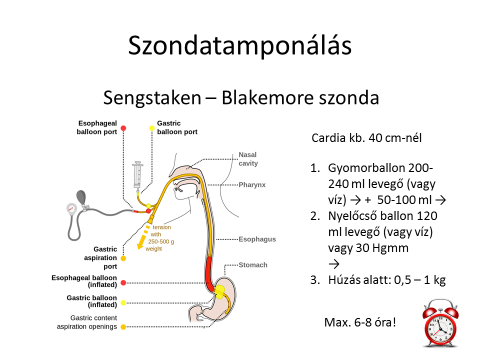
 amennyiben ez nem kivitelezhető és varix vérzése van a betegnek, ami haemodinamikai instabilitást eredményez úgynevezett szondatamponálást végezhetünk Sengstaken-Blakemore szonda vagy Linton szonda levezetésével. A szondát leggyakrabban nasalis levezetéssel vezeti le az orvos, az ápoló segédkezik a beavatkozásnál. A Sengstaken szonda két ballonnal rendelkezik először a gyomorballont fújjuk fel 200-240 ml levegővel vagy vízzel, majd, ha a vérzés nem csillapodik a nyelőcsőballont fújjuk fel 120 ml levegővel vagy vízzel és ellenőrizzük a szondához csatlakoztatott váladékgyűjtő zsákban annak hozamát. A szondavéget 0,5-1 kg húzással rögzítjük és maximum 6-8 óra időtartamig alkalmazzuk, majd fokozatosan csökkentve a nyomást engedjük le a felfújt ballonokat. A Linton szonda egy ballonnal rendelkezik, ezt 250-300 ml levegővel vagy vízzel fújjuk fel.
amennyiben ez nem kivitelezhető és varix vérzése van a betegnek, ami haemodinamikai instabilitást eredményez úgynevezett szondatamponálást végezhetünk Sengstaken-Blakemore szonda vagy Linton szonda levezetésével. A szondát leggyakrabban nasalis levezetéssel vezeti le az orvos, az ápoló segédkezik a beavatkozásnál. A Sengstaken szonda két ballonnal rendelkezik először a gyomorballont fújjuk fel 200-240 ml levegővel vagy vízzel, majd, ha a vérzés nem csillapodik a nyelőcsőballont fújjuk fel 120 ml levegővel vagy vízzel és ellenőrizzük a szondához csatlakoztatott váladékgyűjtő zsákban annak hozamát. A szondavéget 0,5-1 kg húzással rögzítjük és maximum 6-8 óra időtartamig alkalmazzuk, majd fokozatosan csökkentve a nyomást engedjük le a felfújt ballonokat. A Linton szonda egy ballonnal rendelkezik, ezt 250-300 ml levegővel vagy vízzel fújjuk fel.

- Hemodinamikai státusz felmérése céljából a vitális paraméterek folyamatos mérését végezzük, mint saturáció, pulzus, non-invazív, súlyos esetben invazív vérnyomásmérés. Folyamatosan követjük a szervek perfúziójának működését (tudat, vizelet, EKG monitorozás, labor diagnosztika). A vérvesztés ütemének követés (hányás-hányadék, pelenka, szondazsák).
- Elvesztett volumen pótlása, transzfúzió indikációja, szükség esetén a keringéstámogatása.
- Véralvadási státusz (INR, aPTI, TI, Fibrinogén) felmérése, véralvadás rendezése
- Metabolikus státusz felmérése artériás vérgáz vizsgálattal, szükség esetén az eltérések rendezése.
- Hypothermia prevenció
Dr. Pápai Tibor Ph.D