Az éber állapot feltétele az agyféltekék kognitív működéseinek sértetlensége, illetve a formáció reticuláris aktiváló rendszerének működése. A tudatállapot a teljes ébrenléttől és együttműködő képességtől a külső ingerekre való teljes válaszképességig terjedő folyamatos terület.
Tudatállapoti szintek:
1/ Normál vigilitási szint: a kifogástalan tudatállapot, gyors, logikus adequat válaszok
2/ Tenebrositas: térben és időben desorientáltság
3/ Somnolencia: aluszékonyság
4/ Sopor: mély kábultság
5/ Kóma: mély eszméletlenség
Az eszméletlenség az az állapot, melyben az egyén hirtelen, vagy lassan, fokozatosan elveszti tudatos kapcsolatát a külvilággal. Az eszméletlen beteg tehát teljesen magatehetetlen és kiszolgáltatott.
Az eszméletlen beteg ingerekre (pl. megszólítás, fizikai inger, fájdalom) nem reagál, kontaktusba nem vonható, leggyakrabban tónustalan izomzatú. A beteg testhelyzete szokatlan lehet, mozdulatlanul fekszik, bizonyos esetekben görcsroham látható. Az eszméletlenég súlyos állapot a légúti elzáródás és az aspiráció veszélye miatt! A szájüregbe került idegen testek (pl. kitört fog, rágógumi, étel, vér, gyomortartalom) a légutakba kerülhetnek (aspiráció) és ott elzáródást okozhatnak. Az eszméletlen sérült izomzata tónustalan, így tónustalan nyelve hátra „csúszva” légúti akadályt képez, mely szintén fulladást eredményezhet. A tónustalanság miatt a gyomor záróizma (cardia) is elernyed, így a gyomortartalom visszakerülhet a szájüregbe, majd onnan az alsó légutakba is. Az eszméletlen beteg reflexei (pl. köhögési reflex) csökkennek, esetleg teljesen megszűnnek, ezért a szájüregben felszaporodó nyál, vér nem tud távozni és a légutakba, tüdőbe kerülve szintén fulladást okozhat. Az eszméletlen beteg azonnali ellátást igényel, ezért a légutak átjárhatóságát biztosítanunk kell!
Az eszméletlen állapot okai lehetnek:
- agyi vasculáris betegségek: embolia, vérzés, haematoma, infarktus.
- craniocerebrális traumák: commotio, contusio, cerebralis laceratio (szakító, tépő).
- endogén toxikus kómák: uraemia, diabetes, ketoacidosis, májkóma, hypoglykaemia.
- exogén toxikus kómák: mérgezések (növényvédőszerek, barbiturát mérgezések, etil-alkohol mérgezés, morphin, heroin mérgezések).
- központi idegrendszer gyulladásos betegségei: encephalitis, meningitis.
- anoxia vagy ischaemia (szívritmuszavar, tüdőembolia, légzési elégtelenség).
- epilepsiás roham után vagy status epilepticus egyéb görcsrohamok
időtartam szerint lehet: Az eszméletlenség néha pillanatok, percek napok vagy esetleg hetek múlva szűnik meg, de van olyan állapot is, ami évekig is eltarthat.
- rövid ideig tartó (15 percnél nem tart tovább)
- Syncope az agyi vérellátás zavara miatt – pl. TIA vagy ritmuszavar
- Ájulás (collapsus), vérnyomás esés, anyagcsere probléma (hypoglyckaemia)
- tartós eszméletlenség (napokig, hónapokig, évekig is)
súlyossági fokok szerint lehet:
- Aluszékonyság (somnolencia): a beteg mély alváshoz hasonló állapotban van, amiből hangos felszólítással és erélyes ingerekkel felébreszthető
- Mély kábultság (sopor): a beteg csak fájdalmas ingerekre reagál
- Mély eszméletlenség (kóma): az eszméletlenség legsúlyosabb foka, amiből a beteg már nem ébreszthető fel, valamint már a reflexei nagy része sem váltható ki. Ennek a tartós, mély eszméletlenségnek számos oka lehet. Okai lehetnek balesetek miatt kialakult agy-koponya sérülések, elhúzódó újraélesztés, tartós hypoxia, fertőző betegségek, agyi betegségek (Stroke, daganat), mérgezésekben, anyagcsere betegségek kapcsán, valamint gyakori a szervezeben kialakult szervi vagy sok szervi elégtelensége miatt is (májkoma, urémiás kóma). A kóma kiváltó okát gyakran az alapbetegség határozza meg. Ha az alapbetegséget tudják gyógyítani, akkor remélhető, hogy a kóma is megszűnik.
- A-V-P-U score gyors, azonnali tájékoztató vizsgálat, amely során ‚PU’ betegek azonnal ellátandók!
- A – alert = éber beteg
- V – verbálisan stimulálható = hangingerre reagál (somnolens)
- P – pain = fájdalomingerre reagál a beteg (soporosus)
- U – unresponsive = eszméletllen beteg (coma)
Az ellátás az ABCDE algoritmus alapján történik.
A helyszín és környezet biztonságának felmérést követően, amennyiben az ellátó biztonságosnak ítéli azt meg, elkezdheti a vizsgálatot és ellátást.
ABC stabilitás / instabilitás vizsgálata
- A beteg mellé térdelve (ha az ágyon fekszik hajolva) szólítsa meg a sérültet hangosan, és kisebb fizikai ingert alkalmazzon a vállak megrázásával.
- Amennyiben a beteg kontaktusba nem vonható, nem reagál, kiáltson segítségért, mert az eszméletlenség kritikus állapot.
- A beteg fejét hajtsa hátra, állát emelje előre, így a tónustalan, hátraesett nyelv eltávolodik a gégefedőről és nyitja a légutakat. A nyaksérülés együttes előfordulása keringésleállással igen ritka, de, szükség esetén óvatos hátrahajtás annak gyanúja esetén is megengedett.
- A műfogás alkalmazása után vizsgálja meg a beteg légzését: a beteg arca fölé hajolva a mellkas emelkedését-süllyedését figyelve a be- és kiáramló levegő hangját és áramlását is érzékeli fülével, illetve arcával a beteg szájánál. Nézz, Hallj, Érezz! A légzést maximum 10 másodpercig vizsgálhatja, mielőtt annak hiányát kimondaná. Normálisnak tekinthető a légzés, ha a 10 másodperc alatt legalább kétszer ritmikusan emelkedik-süllyed a mellkas; érzékelhető légáramlás kíséri és a légvételi kísérlet szemlátomást nem erőlködő, illetve nem zajos. Egészségügyi szakdolgozók a légzés vizsgálatával egyidejűleg a nyaki ütőér (carotis pulzus) tapintását végezhetik, illetve a keringés egyéb jeleit (pl. mozgás, köhögés, nyelés) is értékelhetik.
- Amennyiben a betegnek nincs légzése és keringése kérjen segítséget újraélesztéshez és azonnal kezdje meg az újraélesztést!
Ha van a betegnek normális spontán légzése, keringése pillanatnyilag megtartott, de eszméletlen, a legnagyobb veszélyforrás a légúti elzáródás és az aspiráció. Ezért mindenképp gondoskodjon ismételt segítséghívásról, majd biztosítsa a szabad légutakat és védje a beteget az aspirációtól.
„A“ vizsgálat: a légutak átjárhatóságát méri fel, mind a helyszíni és mind a kórházi ellátók egyik első és legfontosabb feladata a légutak átjárhatóságának a vizsgálata és szükség esetén ennek felszabadítása. A légutak átjárhatósága fontos a megfelelő gázcsere biztosításához az emberi szervezet számára. Amennyiben ez az átjárhatóság részlegesen vagy teljesen elzáródik, a szervezet oxigén ellátottsága csökken vagy teljesen megszűnhet, és emelkedhet a szén-dioxid szint. Ez a folyamat széles körben okozhat tüneteket, végül légzés és keringésleálláshoz vezethet.
Légúti elzáródás patofiziológiai folyamata:
Légúti elzáródás részleges/teljes è másodlagos hipoxia (és hiperkapnia) è magas O2 fogyasztású szervek (agy, szív) funkciózavara è eszméletvesztés, majd agytörzsi központok károsodása, légúti elzáródás súlyosbodása è keringési és légzési elégtelenség è légzés és keringésleállás.
Amint az elsődleges állapotfelmérés ABCDE algoritmus során a légúti elzáródást felismerjük, igyekezzünk azonnal a légutak átjárhatóságát biztosítani eszköznélküli légútbiztosítással. A három műfogás alkalmazásával felszabadíthatók a légutak:
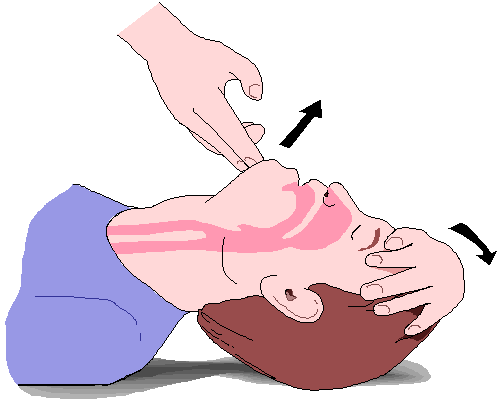
- a fej hátraszegése
- az áll megemelése
- az állkapocs kiemelése.
Ha nyaki gerincsérülés merül fel, a légútbiztosításra az álkapocs kiemelés vagy áll megemelés műfogásokkal végezzük, mialatt egy segítő a fejet és nyakat neutrális helyzetben stabilizálja (manual in-line stabilisation – MILS).
Intézeti körülmények között a szakképzett személyzet a szakmai minimumfeltételekben meghatározott sürgősségi eszközökkel egyszerű eszközös légútbiztosítást végezhet. Ugyan az aspiráció elleni védelmet legnagyobb hatékonysággal az endotracheális intubáció jelenti, ezért azt a légútbiztosítás „gold standardjának” szokás nevezni, azonban az endoctracheális intubáció szakdolgozói körben jelenleg még csak igen korlátozott szakképesítés kompetenciájában jelenik meg. Fontos megjegyezni, hogy az újraélesztés szakmai ajánlása is az intubációt csak megfelelő rutinnal rendelkező szakember számára javasolja, ha ez nem áll rendelkezésre, nem cél a mindenáron történő intubálás, ha a beteg hatékonyan lélegeztethető maszkkal-ballonnal vagy más alternatív légútbiztosítási módszer is alkalmazhatnak a szakellátók megérkezéséig.
Megfelelő képzés és gyakorlás után valamennyi egészségügyi szakdolgozó kompetenciája lehet a légútbiztosítás egyszerű alternatívája a Oropharyngealis OP (Guedel-tubus) vagy 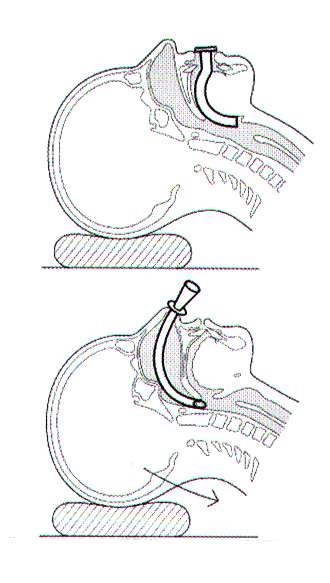 a Nasopharyngealis NP (Wendl-tubus) behelyezése. Ezeket az eszközöket supraglottikus légútbiztosítási eszköznek nevezzük. Mindkét eszköz alkalmas a szabad légútbiztosítására, de fontos hangsúlyozni, hogy aspiráció védelmet nem jelentenek a beteg számára. Mindkét eszköz alkalmazásának feltétele a szabályos kimérés (Mayo tubus esetében a szájzug és fülcimpa közti távolság, Wendl tubus esetében az orrcimpa és a fülcimpa közti távolság), a megfelelő méretű eszköz helyes bevezetése, majd szükség esetén az esetleges váladék leszívása az aszepszis-antiszepszis szabályainak betartásával és kíméletes technikával. Szükség esetén a behelyezett eszközök mellett sokkal biztonságosabban és hatékonyabban végezhető a maszkos-ballonos lélegeztetés is!
a Nasopharyngealis NP (Wendl-tubus) behelyezése. Ezeket az eszközöket supraglottikus légútbiztosítási eszköznek nevezzük. Mindkét eszköz alkalmas a szabad légútbiztosítására, de fontos hangsúlyozni, hogy aspiráció védelmet nem jelentenek a beteg számára. Mindkét eszköz alkalmazásának feltétele a szabályos kimérés (Mayo tubus esetében a szájzug és fülcimpa közti távolság, Wendl tubus esetében az orrcimpa és a fülcimpa közti távolság), a megfelelő méretű eszköz helyes bevezetése, majd szükség esetén az esetleges váladék leszívása az aszepszis-antiszepszis szabályainak betartásával és kíméletes technikával. Szükség esetén a behelyezett eszközök mellett sokkal biztonságosabban és hatékonyabban végezhető a maszkos-ballonos lélegeztetés is!
- A légutak leszívása
A felső légutakban felgyülemlett szekrétumok (vér, nyál, gyomortartalom) eltávolításához használjunk nagy átmérőjű merev szívót (Yankauer). Amennyiben a beteg garatreflexe megtartott a leszívást óvatosan végezzük, ugyanis hányást provokálhatunk. Vékony átmérőjű, hajlékony katéter használható, ha a szájnyitás korlátozott. Ez utóbbi leszívókatéterek az oro- vagy nasopharyngeális tubuson keresztül is bevezethetők.
B – Légzés / oxigenizáció támogatása
Oxigén
Mindig adjunk oxigént a kritikus állapotú betegnek, ha elérhető! Kellően magas O2 áramlás mellett egy hagyományos arcmaszkkal ~ 45-50%-os oxigénkoncentráció biztosítható. Kezdetben az oxigént adagoljuk a lehető legmagasabb koncentrációban. 85-90%-os O2 koncentráció biztosítható, ha oxigén-tartállyal ellátott nem visszalégző maszkot használunk 10-15 I/perc gázáramlás mellett. Ahhoz, hogy megfelelő mennyiségű oxigént adagolhassunk, pulzoximéterrel monitoroznunk kell az O2 szaturációt (SpO2), Kapnometriát is vagy vérgáz-analízist kell végezni
A légzés támogatása/pótlása
Ha a beteg spontán légzési tevékenysége nem megfelelő, vagy nem elég hatékony, asszisztált ballonos-maszkos lélegeztetést alkalmazzunk. A maszkos-ballonos lélegeztetés alkalmazásához elengedhetetlen az eszköz ismerete és helyes használata, melynek része a megfelelő méretű maszk kiválasztása is. Amennyiben lehetséges 2 személyes (négy kezes) technikával végezzük a lélegeztetést (ekkor a NP és OP eszközök használata kötelező). A kétszemélyes technika alkalmazása során az egyik segítő az arcra szorítja a maszkot két kézzel, előemelt állkapoccsal, a másik segítő összenyomja a ballont. Amennyiben csak egy személy van a lélegeztetésre, akkor a maszkot „C” fogással rögzítse az arcra és úgy végezze a lélegeztetést.
Ha a beteg spontán légzési tevékenysége nem megfelelő, vagy nem elég hatékony, asszisztált ballonos-maszkos lélegeztetést alkalmazzunk.
C- keringés fenntartás:
Az eszméletlen beteg kritikus állapotú, ezért a beteg szoros megfigyelése, lehetőség szerint a beteg monitorozása kiemelt jelentőségű. A vitális paraméterek (RR, pulzus, légzés, SpO2, EtCO2, hőmérséklet, vizeletkiválasztás) monitorozása, mérése kiemelt jelentőségű. Speciális esetekben ez kibővülhet invazív monitorozási technikák (artériás vérnyomás mérés, centrális nyomás mérés) alkalmazásával is.
Amennyiben a beteg állapota megengedi törekedni kell a mielőbbi 12 elvezetéses EKG készítésére is.
A betegellátásban idejekorán és pontosan alkalmazott korai vér mintavételnek és a korrekt folyadékterápiának, gyógyszeradagolásnak kiemelkedő jelentősége van. Ezekben az esetekben gyógyszerkészítmények, folyadék- és indokolt esetben vér- vérkészítmények parenterálisan történő bejuttatásának különböző módját választhatjuk. A vénabiztosítás az ellátásban résztvevő szakemberek kompetenciái alapján leggyakrabban perifériás véna kanülálásával történik, azonban fontos megjegyezni, hogy a vénabiztosítást mindig csak indokolt esetben alkalmazzunk! A kis átmérőjű kanülök nem alkalmasak hatékony folyadék-resuscitatióhoz, a bólusba történő gyógyszer bejuttatás lassú, a punkcióval egybekötött vérvételnél hemolizálhat a vér, így ismételni kell a vizsgálatot, ami az idejekorán elkezdett terápiát, és az ellátás elhúzódását eredményezheti, ezért törekedni kell a mielőbbi legalább G 18 (zöld) méretű perifériás kanül bevezetésére!
Fontos a megfelelő bejuttatási módot és eszközt megválasztani, a jelenleg érvényes kompetenciák alapján az ápoló is végezhet perifériás vénakanülálást és kezdhet infúziós terápiát krisztalloid infúziós készítmény adagolásával.
D – neurológiai vizsgálat

Az előzőekben elvégzett AVPU score tájékoztató vizsgálat, amennyiben a beteg légútja-légzése-keringése stabil a részletes neurológiai vizsgálatokat szükséges elvégezni.
Glasgow-kómaskála: a beteg állapotának a kórjóslatát ítéljük meg vele, illetve az idő függvényében az állapotromlás vagy javulás meghatározható.
Bizonyos működések, meghatározott agyi területekhez kötöttek, tehát ezen agyi területek sérülésekor leggyakrabban azonos tünetek jelentkeznek. A tünetek alapján jól behatárolható mely kérgi terület sérült. Ezeket a tüneteket lebenytünetnek nevezzük.
A vizsgálat során megtekintjük az arc szimmetriáját, pupillák eltéréseit, a fülekből, orrból és a garatból nem szivárog-e véres-liquor. Majd a végtagok tónusosságát érdemes vizsgálni. Tünet lehet a szopóreflex, fogóreflex, görcsroham, a végtagok flexiója, extenziója. A neurológus szakorvos speciális fizikális vizsgálatokkal végzi majd a beteg további vizsgálatát.
A neurológiai vizsgálatok része a beteg vércukor vizsgálata is, amennyiben még nem történ sürgősségi labor vizsgálat (vénás vérvétel, artériás vérgázvizsgálat amiből ez vizsgálható, célszerű egy gyors vércukormérést végezni.
E – egész test vizsgálata (kiváltó okok keresése): a test teljes vizsgálata során olyan jeleket, tüneteket keresünk, amelyek okai lehetnek az eszméletlen állapotnak. Fontos a beteg teljes levetkőztetése és a test teljeskörű átvizsgálása sérülések keresése és egyéb az élettanitól eltérő elváltozások felismerése céljából. Amennyiben az eszméletlenség okára nem tudunk semmiből következtetni, mindig gondolni kell mérgezés lehetőségére és az ilyen irányban történő vizsgálatok (pl. toxikológiai vizsgálatok) elvégzésére. Kiemelt jelentőségű a beteg testhőmérsékletének követése, kihűléstől való védelme megfelelő takarók alkalmazásával.
Az elsődleges állapotfelmérés és vizsgálatokat a laboratóriumi és képalkotó vizsgálatok követik. A vizsgálat lehet helyszíni, de a megfelelően előkészített beteg speciális immobilizációs és transzport eszközökkel biztonságosan szállítható a speciális vizsgálatra, mint CT, MRI, Angiográfia.
Az eszméletlen beteg ellátásának helye az intenzív osztály

Az eszméletlen beteg szakszerű ellátása a legnehezebb ápolási munka, mert a beteg együttműködése hiányzik, ami az ápolás mozgató rugója. A beteg nem tudja közölni, hogy mit akar, milye fáj, mi a panasza, így csak lelkiismeretes folyamatos megfigyeléssel, mindazokat magunknak kell kitalálni, felismerni. Ez csak úgy megoldható, ha a beteget folyamatosan észleljük. A gyógyszeres kezelés és az ápolás specifikumai a kóma természetétől függenek. Vannak azonban olyan ápolási feladatok, amiket minden eszméletlen betegnél ugyanúgy kell elvégeznünk
Leggyakoribb ápolási feladatok, az intenzív osztályokon:
- a légutak szoros ellenőrzése és fenntartása, a tubus pozíció és átjárhatóság ellenőrzése, a légúti váladék szívása zártrendszerű szívóval, légzési fizioterápia.
- oxigén-, inhalációs terápia, gépi lélegeztetés, ezek hatékonyságának követése
- a beteg vitális paramétereinek szoros monitorozása (invazív monitorozás), és dokumentálása, naponta legalább egyszer 12 elvezetéses EKG készítése
- az elrendelt gyógyszeres- és folyadék terápiák kivitelezése speciális gyógyszeradagoló és infúzióadagoló pumpák kezelése
- a beteg tudatállapotának, szedáltsági állapotának követése
- táplálkozási szükségletbiztosítása, klinikai táplálás, enterális / parenterális
- bevitt és ürített folyadék pontos vezetése, 12 – 24 óránkénti összesítése (folyadékegyenleg), szükség esetén óradiurézis vezetése
- seb – kötéscsere szükség szerint, sebdrainek, sebváladék megfigyelése
- naponta többször laboratóriumi kontrollok az orvos utasítása alapján
- naponta a katéter zsákok, szívók, drainek, szerelékek cseréje
- szükség esetén az invazív (kanülök) eszközök cseréje, működésük ellenőrzése
- a tartós fekvés szövődményeinek kivédése
- az ápolási folyamat pontos dokumentálása
Naponta legalább egyszer, de szükség esetén többször is teljes mosdatást kell végezni. A bőrápolás naponta többször is a bőr állapotától függően elvégzendő. A bőr állapota (pl. nyomási fekély, gomba, allergia) döntően meghatározza a használandó anyagokat. A hajápolás, mosás szükség szerint végezzük el, szennyeződés, izzadás, láz esetén akár naponta is. A fésülés naponta történjen meg.
A szemápolást eszméletlen betegnél 2 óránként végezzük el, mert a szem fiziológiás öntisztulása kiesik, ezért kiszáradás, gyulladásos reakció léphet fel. A szem tisztítása steril géztörlővel és steril fiziológiás NaCl oldattal történjen kívülről – befelé a könny-orrcsatorna irányába. Eszméletlen beteg esetén a szem kiszáradását megelőzhetjük speciális fedésekkel is.
A szájápolás a klimatizált intenzív osztály, a légutakban lévő eszközök, a gyomorszonda miatt gyakran szükséges, speciális szájápoló készítményekkel (Pagavit pálca, nyálkahártya fertőtlenítő oldat). Fogmosás mindig a beteg saját fogkeféjével vagy speciális szívórendszerhez csatlakoztatható fogkefével naponta végezzük el még az eszméletlen betegnél is.
Az intenzív betegek korai mobilizációjával megelőzhető a tartós fekvés okozta károsodások kialakulása. Ma már lehetőség van speciális ágyak használatára, ami a kialakuló szövődményeket minimalizálhatja. Az intenzív osztályos betegek fokozottan veszélyeztetettek a nyomási fekély kialakulásában, hiszen vitális funkcióik labilisak, így a perifériás keringésük is rossz, valamint a betegmegfigyelésre használt eszközök is fokozzák a kialakulás kockázatát. (drót, cső stb.) A kontraktúrák kivédése céljából a beteget fiziológiás középállásba kell fektetni
Az intenzív osztályos betegeknél gyakran fordulnak elő a székletürítés zavarai, amit az ápolónak figyelemmel kell kísérni (hasmenés, székrekedés) és az orvossal megbeszélve megfelelő terápiás eljárásokat kell bevezetni a gondok megoldására.
Diarrhoea oka lehet pld. a szondatáp nem megfelelő adagolása, acut infectiós betegség, antibiotikum mellékhatás. Az obstipatio oka lehet pld mozgáshiány, posztoperatív bélparalysis.
Az intenzív ápolást igénylő betegnél gyakran találkozhatunk igen magas, illetve igen alacsony testhőmérséklettel, ezért kiemelt jelentőségű a testhőmérsékelt folyamatos monitorozása és a szükséges terápiák (hűtés, melegítés) kivitelezése.
Pszichés vezetés, lélek-ápolás
- Ha nem indokolt, a beteget nem altatják, szedálását optimalizálják, lehetőleg a Ramsay-score szerint.
- Az altatott/szedált beteg is hall, ezért beszélni kell hozzá, és minden beavatkozást (fizikális vizsgálat, injekció beadás, mosdatás stb.) annak végzése előtt közölni kell vele.
- Gondoskodjunk a beteg környezetének ingergazdagságáról pl: TV, fülhallgatós rádió, családi képek bevitelével a kórterembe.
- A leszoktatási, ébresztési szakban mindig legyen ápoló az éber beteg mellett, hiszen az intubált állapot miatt a beteg nem képes szólni, ha segítségre van szüksége.
- Az ágyak körül, teljes izoláltságot biztosító függönyöket kell felszerelni, és minden a beteg szeméremét, emberi méltóságát sérteni képes beavatkozást e mögött kell végezni.
Az intenzív terápia a kiesett, felborult, veszélyeztetett vitális funkciók helyettesítését, helyreállítását jelenti, miközben széleskörű megfigyelő, diagnosztikus és terápiás rendszereket alkalmaz az „oki terápia” érdekében. Az intenzív betegellátás megfeszített, sajátos, és komplex ellátást jelent, melynek alkalmazására a beteg életét közvetlenül veszélyeztető súlyos állapotokban kerül sor. Feladata intenzív kezelés, intenzív megfigyelés és intenzív ápolás egyidejű nyújtása.
Az intenzív terápia feladata az életveszélyes állapotok felismerése, diagnosztizálása, megfelelő terápiával a szövődmények megelőzése. Az intenzív terápia módszerei a kiterjesztett invazív monitorozás és gyógyszerelés, invazív beavatkozások.
Dr. Pápai Tibor
