A klinikai táplálásnak 2 fő formáját különböztetjük meg. Enterális táplálás során a gyomor-bélrendszerbe többnyire transnazálisan vezetett szondán át juttatjuk be, míg a parenterális táplálás során infúzió segítségével, az emésztőcsatorna megkerülésével történik a kívánt mennyiségű és összetételű táplálék bevitele.
- enterális táplálás (tápcsatornán keresztül) formái
- naso/oro gastricus szondán át
- duodenalis szondán át
- jejunális szondán át
- perkután endoszkópos gasztrosztoma (PEG) segítségével
- perkután endoszkópos jejunosztoma (PEJ) segítségével
- laparoszkópos gasztrosztoma (LG) segítségével
- laparoszkópos jejunosztoma (LJ) segítségével
- parenterális (tápcsatorna megkerülésével)
A tápláltsági állapot felmérését követően a kezelőorvos, dietetikus és az ápoló közösen tervezik meg a beteg táplálásának legoptimálisabb módját, annak mennyiségi és minőségi összetevőit. Külön gondot kell fordítani azokra az esetekre, amikor a per os táplálás nem kivitelezhető, ezért más úton kell a betegek energiaszükségletét fedezni. Általában a beteg felvétele után maximum 48 órával, vagy már közvetlenül állapotstabilizálás után célszerű a betegek táplálásterápiájának megkezdése. Nem szükséges bélhangra, és főleg nem székletre várni pl. egy műtétet követően. A táplálás elkezdhető 4-6 órán belül, egyedüli kritérium a haemodinamikai stabilitás. Instabil beteg esetén a táplálás bármely formája akkor indítható el, ha MAP>65 Hgmm, az arteriás laktát szint <3 és csökken, valamint nincs acidosis. Az alapanyagcserét minden táplálási mód esetén a 3-5. napra érjük el (25 kcal/kg/nap) a fehérjebevitel megfelelő értéke 1-1,2 g/kg/nap legyen, a zsírbevitel pedig 1 – 1,5 – (2) g/kg/nap esszencialis zsírsavval történjen.
Az enterális táplálás azoknak a betegeknek javasolt, akiknek nem szabad vagy nem képesek vagy nem akarnak megfelelő mennyiséget enni, de bélcsatornájuk működőképes. A táplálás módjának eldöntésekor mindig a legkevésbé terhelő utat válasszuk. A beállított kezelést naponta vizsgáljuk felül, ha kell, változtassunk, adjuk meg a szükséges tápanyag mennyiséget a lehetséges módok kombinálásával.
| enterális táplálás | |
| indikáció | kontraindikáció |
| ü nyelési képtelenség
ü mechanikus akadály ü gyomor bélrendszer betegsége ü étvágytalanság ü különleges tápanyagigény |
· súlyos keringési elégtelenség, shock
· a víz-elektrolit és sav-bázis háztartás fennálló súlyos zavarai · paralitikus ileussal járó diffúz peritonitis · bélelzáródás (mechanikus ileus) · nem befolyásolható paralitikus ileus · befolyásolhatatlan hányás, hasmenés · nem csillapítható vérzés az emésztőcsatornából · rövidbél. szindróma (30 cm-nél rövidebb bélrészlet) · posztagressziós állapot |
Amikor csak lehetséges az enterális táplálást kell előnyben részesíteni, ez javítja a splanchnikus keringést, és a szervezet immunválaszát, serkenti az IgA szekréciót, a gastrointestinális hormon szekréciót, megőrzi a bélmucóza integritását, abszorpciós képességét, enzimatikus aktivitását, a máj-, pancreas- és bélfunkciót, csökkenti a patogén baktériumok túlszaporodását, a szeptikus komplikációkat, a többszervi elégtelenség valószínűségét, a katabolikus hormonok szekrécióját.
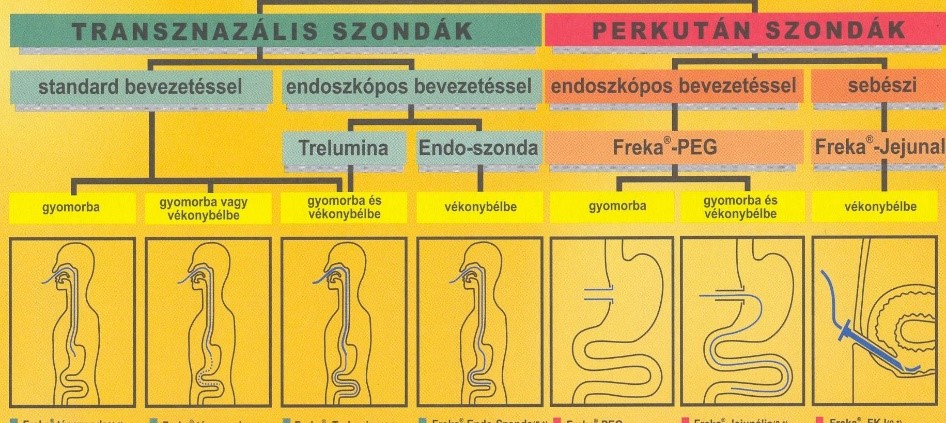
Mivel leggyakrabban nazogastricus szondán keresztül tápláljuk a betegeket, így ideális esetben vékony, hőre lágyuló tápszondát vezetünk le, mely nem okoz decubitust az orr nyálkahártyáján, és kevésbé kellemetlen a betegnek. Létezik úgynevezett orogastricus szonda is. Előnyei közé soroljuk, hogy nagyobb az átmérője, epipharynx tumor, koponyaalapi és arccsontok törésekor is biztonságosan levezethető, elkerüli az orrgaratot. Hátránya, hogy intubációkor zavarhatja a vizualizációt. A gastralis táplálás javasolt, ha a gyomorürülés biztosított, és nincs aspirációs veszély. Lehet bolusban (maximum egyszeri adag 300-350 ml) vagy folyamatosan is táplálni. Folyamatos táplálás esetén célszerű 4-6 alkalommal 30 perces szünetet tartani a gyomor atónia megelőzése miatt és hogy lehetővé tegyük az aciditás visszatérését, ami csökkenti a gyomor colonizáció veszélyét. Amennyiben nagy mennyiségű a beteg atoniája (pangó gyomortartalom), azaz néhány órányi táplálás után leszívjuk a gyomor tartalmát, a gyomorból ugyanannyit, vagy több váladékot szívunk le, mint amennyit adtunk, prokinetikus szerekkel fokozhatjuk annak ürülését. Metoclopramide, erythromycin, cisapride a leggyakrabban alkalmazott gyógyszerek, bár határozott evidencia nem támasztja alá használatukat.
A táplálás felépítésének általános szempontjai
A táplálás felépítését befolyásoló tényezők ismerete fontos (pl. mióta nem táplálkozott/táplálták a beteget enterálisan). Ha a természetes táplálkozás megszakítás nélkül folytatható, szonda-táplálással általában nincs szükség a táplálás felépítésére.
Az alultápláltság mértékének figyelembevétele (Súlyos alultápláltság esetén a jelen testtömeg az energiaszükséglet meghatározásának alapja). Folyamatosan kontrollálni kell a napi energia szükségletet, ehhez mérten kell a napi tápanyag bevitelt növelni a szükséges határig, és figyelembe kell venni minden esetben a beteg egyéni toleranciáját valamint a szakmai ajánlásokat.
Táplálás felépítése során az egyéni toleranciának megfelelően kell emelni a tápszer adagokat. A táplálást fokozatosan kell felépíteni, akár bolus, akár szakaszos táplálás kerül alkalmazásra. A táplálási tervben meghatározott napi maximálisan bevihető, kívánatos kalória mennyiségnek megfelelő tápszermennyiséget 24 órás napszakra, a táplálási szünetek figyelembevételével kell egyenletesen elosztani. Akár szakaszosan, akár bolusban történik a táplálás, minden újabb adag beadása előtt a gyomor retenciót, ill. refluxot ellenőrizni kell.
A gyomorba történő táplálás javasolt felépítése
| 1. nap | 2. nap | 3. nap | 4. nap | 5. nap | |
| Gravitációs szerelékkel, pumpával | 1000ml
65ml/h 21csepp/min |
1000ml
65ml/h 21csepp/min |
1500ml
70-85ml/h 23-27 csepp/min |
2000ml
100-125ml/h 32-40 csepp/min |
2000ml
100-125ml/h 32-40 csepp/min |
| Bolusban | 1000ml
5×7 100-200ml |
1000ml
5×6 100-200ml |
1500ml
5×150-300ml |
2000ml
6×250-300ml |
2000ml
6×300-350ml |
Amennyiben a betegnek a gyógyszeres terápia ellenére is sok az atoniája, vagy speciális okok (pl. gyomor-nyelőcső anastomózis, pancreatitis) állnak fenn, javasolt a nasojejunális szonda levezetése endoszkóp segítségével, így a jejunumba juttatjuk a táplálékot.
A jejunális táplálás javasolt, ha nagyobb az aspiratio veszélye, lassult a gyomorürülés, pancreatitis áll fenn, vagy magas bélcsatorna anastomosisoknál. Lehet kettős lumenű szondát használni, ami a gyomortartalom eltávolítása mellett a jejunális táplálást is lehetővé teszi. A vékonybélbe vezetendő szonda vékonyabb (7-9 CH), és a táplálást csak folyamatos adagolással végezhetjük. Fontos a fokozatos felépítés, különösen tartós táplálkozási hiány, vagy súlyos állapotú betegek esetén.

A nasogastricus vagy duodenalis szonda maximum 2-3 hetes használata javasolt, ha ennél hosszabb ideig kell benntartanunk, invazív módon enterostomát kell képezni. Ennek lehetőségei a PEG, PEJ, LG, LJ, valamint a sebészi úton létrehozott enterostomák.
Beadás módszerei:
- Folyamatos táplálás: gyomorba, duodenális ill. jejunális táplálás esetén csak folyamatos beadás lehetséges. Volumetrikus tápszerpumpa segítségével adjuk be. Előnye: csökken a hasmenés előfordulásának esélye.
- Bolus táplálás: gyomorszondába lehetséges. Maximum: 300-350 ml/alkalom. Fecskendővel vagy infúziós pumpa segítségével adjuk be. Előnye: jobb tápanyag hasznosítás.
- Intermittáló táplálás: csepegtetve vagy pumpa segítségével meghatározott ideig, majd szünet. Előnye: jobb tápanyag hasznosítás.
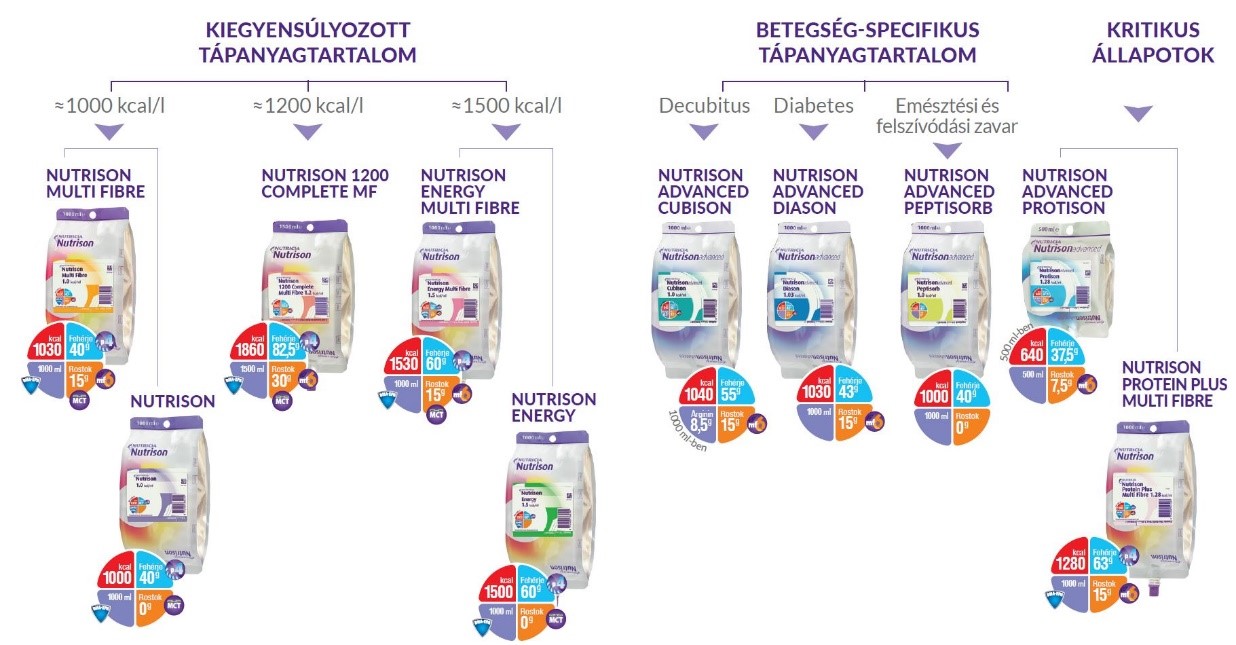
Az enterális tápszerek fontosabb jellemzői
A tápszer különleges táplálkozási igényt kielégítő olyan élelmiszer, amely különleges eljárással, beteg emberek diétás ellátására készült és orvosi felügyelet mellett használható. Olyan betegek kizárólagos vagy részleges táplálására szolgál, akiknél a természetes eredetű tápanyagok vagy azok metabolitjainak felvétele, emésztése, felszívódása, feldolgozása vagy kiválasztása korlátozott, csökkent vagy zavart szenved, valamint más orvosilag meghatározott tápanyagszükséglet áll fenn és az nem biztosítható a hagyományos étrend megváltoztatásával, más különleges táplálkozási igényt kielégítő élelmiszerrel vagy e kettő kombinációjával. Az esetek jelentős részében a nagy molekulájú (polymericus) nem előemésztett tápanyag diéta alkalmazása javasolt. Ennek előnye, hogy nem magas az osmolaritása, megfelelő emésztés esetén jó és gyors a felszívódása, kevés a mellékhatása. A gyári tápszerek laktóz- glutén- és purinmentesek. Napi 1,5 liter esetén tartalmazzák a szükséges elektrolit, nyomelem és vitamin mennyiséget is. A jelenlegi ajánlások alapján ezek jejunális táplálásra is alkalmasak. Az elemi diéta indikációja csak a súlyosan károsodott emésztés, fehérjeanyagcsere-zavarok, rövid bél szindróma. Glutamin enterális adásával a belek állapota javítható, de a vérszint emelése, így szisztémás hatása kisebb, mint parenterális adásnál. Prebiotikumok (rostok) adása javasolt a vastagbél sejtjeinek táplálására, probiotikumok súlyos állapotban, vagy immundepresszió mellett nem javasoltak a transzlokáció veszélye miatt.
A standard tápszerek 500 ml-es kiszerelésben kaphatóak, 1-1.5 kcal/ml energia tartalmúak, 20-35% zsírt, 45% szénhidrátot, és 15-20% fehérjét tartalmaznak. Ezen tápszerekben kellő mennyiségben találhatók vitaminok, nyomelemek, ásványi sók. Speciális diétáknak megfelelően különböző készítmények léteznek: vese betegeknek nagyobb kalória tartalmú oldatok (ezek azért előnyösek, mert kisebb folyadékterhelést jelent a beteg veséjére nézve), továbbá cukorbetegeknek, krónikus légzési elégtelenségben szenvedőknek csökkent szénhidrát tartalmú oldatok. A tápszerek jelentős része izoozmoláris, de víz beviteléről külön gondoskodnunk kell. Rost tartalmukban eltérhetnek, ami fontos, mert a betegek nem reagálnak egy adott tápszerre egyformán, és gyakori szövődmény lehet a hasmenés, ami az oldatok váltásával kezelhető. Az enterális tápszerekből a beteg tápanyagigényeinek megfelelően választhatunk. (zsír, CH, kalória, fehérje, stb.) Általában 1-2 kcal/ml/perc mennyiség bevitele az ajánlott, hogy elkerüljük a túlzott hormon felszabadulást.
A tápoldatok lehetnek egyféle tápanyagot tartalmazóak (monotápoldatok), többkomponensű tápoldatok, amik a monotápoldatokat összekeverve alkalmazzák, és léteznek úgynevezett „all in one” oldatok, amik teljes értékűek. A kereskedelemben kapható tápszerek lehetnek: kémiailag előre emésztett, könnyen felszívódó tápanyagok; moduláris termékek egy fő összetevővel; betegség specifikus tápszerek (pl. veseelégtelenségben vagy májelégtelenségben alkalmazandók). A szondahasználatnak technikai- (tápszonda beszáradása/elzáródása nyálkahártya laesio, aspiratio) fertőzéses- (helytelen tárolás vagy a tápszerek nem steril vízzel való felöntéséből adódik) és anyagcsere (nem megfelelő tápszerválasztás, megválasztási mód) szövődményei is lehetnek. A tápoldatokat volumetrikus pumpán keresztül adagoljuk a betegeknek, fokozatosan növelve az adagolás sebességét. Kezdetben 30ml/óra sebességgel, később, ha a beteg jól viseli, emeljük a dózist, természetesen a beteg igényeinek megfelelően. Ez nagyjából 50-60 ml/órát jelent. A táplálást folyamatosan végezzük, csupán éjszaka tartunk pár óra szünetet annak érdekében, hogy a gyomor pH a normális szintre csökkenjen, ami segítheti a bakteriális kolonizáció gátlását a gyomorban. Helytelen adagolás (hirtelen nagyobb bolusok) hasmenést okozhatnak.
A kritikus állapotú betegek immunválasza károsodott lehet. Az elmúlt években különböző tápanyagok hatását vizsgálták a szervezet metabolizmusára és immunfunkcióira. A glutamin nevű aminosav serkenti a nitrogén transzportot, és csökkenti a vázizomzat illetve az intestinális fehérje katabolizmust. Az arginine egy olyan aminosav, amely javítja a makrofágok és a neutrofil granulociták citotoxicitását, és stimulálja a T-sejt funkciót. Az omega-3-zsírsavnak anti-inflammatorikus és immunmodulációs hatásai vannak.
Gyógyszerek adagolása tápláló szondán – eszközön keresztül
A tápszerrel együtt gyógyszert nem szabad beadni, ezt a táplálás előtt vagy után lehet elvégezni, és a szondát gyógyszeradagolás után át kell öblíteni. Csak az orvos utasítására lehet gyógyszert a tápláló eszközökön keresztül bejuttatni. A szilárd gyógyszerformák hatása a feloldás, elegyítés után megváltozhat, ezt figyelembe kell venni (pl. retard készítmények).
Tápszerek hígítása
Normál esetekben nem javasolt a tápszereket hígítani, hanem a megfelelő kalóriájú és osmolaritású tápszerek közül kell választani és változtatni a beteg toleranciájának megfelelően. Amennyiben szóba jön a tápszer hígítása a következő oldatok használata ajánlott:
- steril izotóniás NaCl-oldat
- tiszta ivóvíz az otthoni ellátás keretein belül, gyomorba való táplálás esetén
- forralt, majd lehűtött tiszta ivóvíz az otthoni ellátás keretein belül vékonybélbe való táplálás esetén.
Tápszerek tárolási szabályai
Tiszta, hűvös helyen, tűző naptól védve tárolandó. A lejárati idő követése fontos. Felbontás után 24 órán belül használható fel. Amennyiben a tápszer teljes tartalmát nem használjuk fel, címkézni kell a felbontás idejét, majd hűtőszekrénybe helyezni (+3 – +8oC között). Alkalmazása előtt szobahőmérsékletűre kell melegíteni.
Az enterális táplálás lehetséges szövődményei
- diarrhoea
- gyomor retentio
- nausea, emesis
- szonda elzáródása
- nyelőcső és gyomor erosio
- orr- és torok irritációja
- aspiratio
- gastrointestinalis reflux
- metabolikus szövődmények: hyponatraemia, hypernatraemia, dehidratio, hyperglycaemia, hypogylcaemia, hypokalaemia, hyperkalaemia, hypophosphataemia, hyperphosphataemia
AZ ENTERÁLIS TÁPLÁLÁS ÁPOLÓI FELADATAI
Lehetséges táplálási módok:
- Nasogastricus/ nasoduodenális szondán
- Jejunális szondán
- Enterostomán
- Percután endoscopos gastrostomán (PEG)
- Percután endoscopos jejunostomán át (PEJ)
Lehetséges tápanyag beviteli módok:
- Intermittáló, folyamatos és bolusokban alkalmazott technikával.
- Tápláló pumpa, gravitációs szerelék, vagy fecskendő alkalmazásával
Előkészítés
Eszközök:
- szondatáp (gyári készítmény – diagnózistól, kalória, fehérje szükséglettől függően orvosi előírás szerint)
- 100 vagy 150 ml-es fecskendő, gravitációs szerelék, vagy tápszer adagoló készülék
- papírvatta, ágyvédelem
- vesetál
- gyomortartalom felfogására a szondával kompatibilis zsákos szerelék
- víz (vagy izotóniás NaCl oldat)
- védőkesztyű
- phonendoscop
- szonda lezáró dugó
- kocher
- dokumentáció
Környezet:
– intimitás biztosítása, paraván
– beteg elhelyezése, mobilizálása
– megfelelő megvilágítás
– megfelelő hőmérséklet
Beteg:
– betegazonosítás
– tájékoztatás
– kényelmes testhelyzet biztosítása, pozicionálás
Alkalmazás, kivitelezés:
– végezzen higiénés kézfertőtlenítést
– készítse össze az eszközöket
– ellenőrizze az eszközök épségét, működését, a tápszer hőmérsékletét, szavatosságának idejét
– gondoskodjon az ágyvédelemről
– végezzen higiénés kézfertőtlenítést, húzza fel az ápolási kesztyűt
– ellenőrizze a tápszonda helyes pozícióját, tekintsen be a beteg szájába is
– győződjön meg a gyomor teltségéről
Intermittáló táplálás
- töltse meg a fecskendőt tápszerrel
- lassan, fokozatosan nyomja ki a fecskendő tartalmát a szondába, mindaddig, míg a beteg számára előírt mennyiséget be nem adta (max: 250 – 300 ml / 1 alkalom).
Folyamatos táplálás
- tápszer-adagolókészülék alkalmazásával
- gravitációs szerelékkel, szükség szerint beállított és ellenőrzött cseppszámmal adja be az oldatot
- a táplálás befejezéseként öblítse át vízzel a szondát
- zárja le a szondát
- szükség szerint végezzen szájápolást, kötéscserét
- helyezze a beteget kényelembe
- gyűjtse össze a kiegészítő felszerelést és a kesztyűvel együtt dobja a veszélyes hulladék gyűjtőbe
- alkalmazzon higiénés kézfertőtlenítést
- dokumentálja a beavatkozást.
Megfigyelési feladatok:
- beteg tápláltsági állapota, testsúly
- szonda helyzete, átjárhatósága
- kötés, rögzítés
- bőr és nyálkahártya
- tápoldatok állaga, szerelékek, pumpák cseréjének ideje, működése
- a beteg székletürítésének és székletének megfigyelése
Teendők a beavatkozás után:
- tegye rendbe a beteget és környezetét
- fektesse a beteget kényelmes testhelyzetbe
- egyszer használatos eszközöket tegye a veszélyes hulladékgyűjtőbe
- végezzen higiénés kézfertőtlenítést
- elvégzett műveletet dokumentálja
Dokumentálás:
Dokumentálja a tevékenység elvégzését, esetleges észrevételeket az ápolási betétlapon, lázlapon, táplálási lapon:
- az elrendelő orvos nevét
- a beadott táplálék mennyiségét, minőségét, módját
- a beadás időpontját
- a gyomortartalom mennyiségét
- folyadék egyenleg vezetése
- az esetleges észrevételeket
- a beavatkozást végző személy aláírását
Hibalehetőségek:
– betegazonosítás elmulasztása
– aszepszis – antiszepszis szabályainak be nem tartása
– nem megfelelő hulladékkezelés
– helytelenül tárolt tápszer
Szövődmények/nem várt események:
– aspiráció
– puffadás, hányinger, hányás
– hasmenés, székrekedés
– fertőzés
– hiánybetegség
– alul- túl táplálás
A beteg klinikai táplálása ugyan olyan figyelmet, szakmaiságot és felelősséget igényel, mint bármilyen más magas rizikójú invazív beavatkozás!
Dr. Pápai Tibor



Tankórterem ezt írta (időpont: 2019. febr. 14., Cs 9:09):
> Tankórterem posted: “A klinikai táplálásnak 2 fő formáját különböztetjük > meg. Enterális táplálás során a gyomor-bélrendszerbe többnyire > transnazálisan vezetett szondán át juttatjuk be, míg a parenterális > táplálás során infúzió segítségével, az emésztőcsatorna megkerülésével t” >