„A” – légút – emelt szintű eszközös légútbiztosítás – endotracheális intubáció
Az elsődleges állapotfelmérés tananyagunk, – „A” légútbiztosítás részének következő leckéjében – az infraglottikus légútbiztosítás, vagy is az endotracheális intubáció és annak különböző típusainak jellemzőivel, alkalmazásukkal és az intubáció ápolói feladataival foglalkozunk. Az endotracheális intubációt megfelelő rutinnal rendelkező orvos, mentőtiszt és MSc sürgősségi ápoló végezheti. A tevékenységhez a megfelelő környezet, eszköz és beteg előkészítés, valamint a beavatkozás alatti asszisztálás, az intubáció utáni beteg megfigyelés, ápolás az ápoló személyzet feladata.
Az endotrachealis intubáció során egy tubust vezetnek be leggyakrabban a szájon (orotrachealis), de indokolt esetben az orron (nasotracheális) is lehet a légcsőbe a légutak átjárhatóságának biztosítására és az aspiráció védelem céljából.

Az endotracheális intubáció előnye:
- csökken az anatómiai holttér, így nő az alveoláris ventilláció hatásfoka
- lehetővé teszi a pozitív nyomású lélegeztetést
- a levegő vagy az altató gázkeverék csak a légutakba kerül
- nem fenyeget a légúti aspiráció veszélye
- a légúti váladék jól leszívható
- a mikro- és makroatelectásiák elkerülhetők
- viszonylag hosszú ideig alkalmazható
- gyógyszerek is bejuttathatók a tubuson keresztül
- a beteg különböző fektetése jól kivitelezhető
- biztonságos betegtranszportra alkalmas
A nasotracheális bevezetés nehezebb, vékonyabb tubus vezethető be, így a légúti váladék leszívása nehezebb, a légúti ellenállás nő, és a tubus rövidebb ideig tartható benn.
Az endotracheális intubáció hátránya lehet, hogy a sikerességét az ellátási szituáció jelentősen befolyásolja, rutint igényel a biztonságos alkalmazás, a tubus rendellenes helyre történő bevezetése (malpozíció) végzetes lehet a betegre nézve.
Az intubáció indikációi lehetnek:
- elégtelen, vagy fenyegetett légút
- súlyos hypoxémia
- csökkent alveolaris ventillatio
- légzési elégtelenség
- megnövekedett légzőmunka
- eszméletlenség (váladék, nyelv, reflexek, coma, aspiratio)
- súlyosan agitált, küzdő, kezelhetetlen koponyasérült beteg, emelkedett ICP
- profilaxis – hemodynamikai instabilitás
- várható további kórlefolyás és kezelés
- humanitárius okok
Az intubáció leggyakoribb formái:

- Crash intubáció – akkor alkalmazzuk, amikor minden további késlekedés a beteg állapotát rontja és a beteg halálához vezet.
- újraélesztés
- apnoe
- gaspolás – fatális légzési elégtelenség, amelyen a magas áramlású oxigén adagolása sem javít
- azonnali aspiráció védelem indokolt – masszív felső gastrointestinális vérzés
- mély eszméletlenség, amikor preoxigenizációt nem lehet kezdeni
- súlyos hemodinamikai instabilitás, amelyen az indukciós szerek jelentősen ronthatnak
Crash intubációnál, ha a beteg spontán légzési tevékenysége nem megfelelő, vagy nem elég hatékony, az első intubációs kísérlet körülményeinek optimalizálása előtt asszisztált ballonos-maszkos lélegeztetést (BMV) alkalmazzunk 100 %-os FiO2 alkalmazásával, 2 személyes – négy kezes technikával (ekkor a NP és OP eszközök használata kötelező). A két személyes technika alkalmazása során az orvos szorítja az arcra a maszkot két kézzel, előemelt állkapoccsal, és egy segítő nyomja össze a ballont.

A fenyegető állapotok esetén az intubációt mielőbb el kell kezdeni, a normál csekklista nélkül. A mennyiben sikertelen az első intubációs kísérlet ismét ballonos-maszkos lélegeztetést végzünk és szükség esetén az új próbálkozást gyógyszer adagolásával succinylcholin (Midarine) 2 mg/ttkg végezzük. A mennyiben a 2. kísérlet is sikertelen légútvesztés áll fenn.
Amennyiben a fentiekben vázolt esetekben nincs kellő intubációs gyakorlattal rendelkező szakember a helyszínen, javasolt alternatívaként inkább az LMA alkalmazása.
- Rapid sequence induction (RSI) a sürgősségi és aneszteziológiai ellátásban széleskörűen elterjedt módszer. Alkalmazása javasolt leggyakrabban akkor, amikor a beteg állapota is megengedi a megfelelő előkészületeket, amikor a beteg teltgyomrú, vagy potenciálisan teltgyomrúként kezelendő, és minden személyi és tárgyi feltétel rendelkezésünkre áll a biztonságos elaltatására és az emelt szintű légútbiztosítására. Az eljárás kulcspontjai a megfelelő előkészületek (monitor), a preoxigenizáció a desaturáció megelőzésére (a ballonos-maszkos lélegeztetés lehetőség szerinti elkerülésével), a standardizált indukció, izomrelaxáció, intubálás, a tubushelyzet ellenőrzése és a postintubációs ellátás, valamint a sikertelenség esetére elérhető alternatív légútbiztosítás eszközei. Mindezekkel maximalizáljuk az első kísérlet sikerét és megelőzzük a gyomor disztenzióját.
Minden RSI során azonos módon, csekklistával ellenőrizve kell a felszerelést előkészíteni. Minden gyógyszert egységesített koncentrációban, standard dózisokkal, felcímkézett fecskendőkkel használunk a biztonságos ellátás céljából. Az indukció és az izomrelaxálás gyógyszerei is egységesítettek, ezektől eltérés nem megengedett.
A beavatkozást végző orvos felméri a nehéz légútra utaló gyanújeleket (LEMON), mint például az arc, száj, nyak anatómiai eltérései.
Kivitelezés:

- Előkészület célja, a lehető leggyorsabban kivitelezhető oxigenizálás, a biztonságos beavatkozás körülményeinek kialakítása, a menet közben fellépő nehézségek elhárítása, sikertelenség esetén az alternatív légútbiztosítás (B és C terv) kivitelezése.
- Amennyiben a beteg állapota megengedi a beteg azonosítását követően az orvos a beteget teljes körűen tájékoztatja
- A környezet kialakítása során fontos a 360°-os hozzáférés, körüljárhatóság, az optimális hordágy/ágymagasság beállítása és az ágy fejvégének levétele.
- Az aspiráció kockázata esetén megemelt fejrész javasolt. A túlsúlyos betegek preoxigenizációját célszerűbb lehet (a nyaki gerinc stabilizálása mellett) megemelt felső testfelű, vagy akár ülő helyzetben végezni.
- A súlyos arckoponya sérült betegek preoxigenizációja és narkózis indukciója olyan testhelyzetben kell, hogy történjen, amely számukra a legkényelmesebb, és a legjobban fenn tudják tartan saját légútjukat.
- Perifériás vénabiztosítást végzünk, legalább kettő G18 méretű perifériás kanüllel. Kritikus állapot esetén az intraosseális kanülálás is szóba jöhet.
Intubációs eszközök előkészítése tálcára/kocsira kiterítve
- Az ápoló az orvos vállánál készíti elő a szükséges gyógyszereket és eszközöket az alábbiak szerint:
- endotracheális tubus – típusa, mérete az orvossal egyeztetve, mandzsetta kipróbálva, leeresztve
- másodlagos tubus ugyanígy, méret egyeztetve
- bougie, a tubusnak megfelelő méretben
- laringoszkópok – kipróbálva, lapoc típusa, mérete az orvossal egyeztetve
- 20 ml-es fecskendő
- baktériumfilter
- kapnográf (EtCo2) toldat (csatlakoztatva a monitorhoz, hogy bemelegedjen)
- tubusrögzítő szalag/ tubus rögzítő szett
- fonendoscope
- szívó- kipróbálva, használatra készen, durva (Yankauer) leszívó toldattal, a beteg feje mellett jobb oldalon. Másodlagos szívó előkészítve
- oxigén falicsatlakozó ellenőrizve és lehetőleg egy tartalék oxigénpalack előkészítve legyen. Lehetőleg legyen külön oxigénforrás a preoxigenizáció 100 %-os maszkjához, és külön a ballon rezervoárjához csatlakoztatva
- beteg őrző monitor- a beteg jobb oldalán, vagy a beteg bal vállánál az ápoló és az orvos számára is láthatóan legyen elhelyezve.
- A betegre helyezzük fel az EKG, SpO2, NIBP eszközeit. A NIBP automata mérésre legyen állítva (1-2 perc), és lehetőleg másik karra helyezzük, mint a használatos véna
- légúti rescue eszközöket (laryngealis maszk, sebészi légút készlet) készítsük elő
- a respirátor legyen bekapcsolva, ellenőrizve, beállítva
Gyógyszerek felszívása:
- fentanyl: 10 ml-es
- indukciós szer: 10 ml-es
- etomidate: 20 mg/10 ml, vagy ketamin: 100 mg/10ml-re hígítva
- szukcinilkolin: 2 db 2 ml-es, 100 mg/2 ml (összesen: 200 mg)
- rocuronium: 10 ml-es, 100mg/10ml
- midazolam: 10 ml-es, 10 mg/10 ml-re hígítva
- A beteget preoxigenizálni szükséges, az apnoés periódus során történő desaturáció idejének kitolása céljából. A preoxigenizáció során fontos, hogy megnöveljük a keringésben szállított oxigén mennyiségét, és hogy a tüdőben levő nitrogént oxigénnel helyettesítsük. A preoxigenizációt úgy végezzünk, hogy a beteg arcára szorosan rezervoárral ellátott oxigénmaszkot illesztünk és 15 l/min. áramlással adagoljuk az oxigént. A hibátlanul átjárható légút létfontosságú, ennek biztosítására a preoxigenizáció során légúti segédeszközöket (NP és OP tubust, manuális áll-előemelést) alkalmazhatunk szükség szerint. Szükség esetén körültekintő orr- és szájgarat tisztítást végezzünk leszívással.
- Előkezelés – pretreatment (LOAD) lehet szükséges az alábbi esetekben gyógyszerek adagolásával.
| gyógyszer | adagolása | javallat |
| Lidocain | 1.5 mg/ttkg | – ICP növekedés kivédése
– bronchospasmus kivédése |
| Fentanyl | 3-6 mcg/ttkg | – ICP növekedés kivédése
– fájdalomcsillapítás |
| Atropin | 2,0 mg | – nyálelválasztás csökkenése
– bradycardia kivédése |
| Defasciculáció | törtdózisú, nem depolarizáló izomrelaxáns | – fasciculatio kivédése |
Agitált, küzdő beteg kellő preoxigenizációjához midazolammal történő szedálásra lehet szükség. Kis dózisokat (1-2 mg iv.) kell a megfelelő hatás eléréséig titrálni. Az egyértelműen hipovolémiás és hipotenzív betegek esetén még ennél kisebb dózisok is szükségesek lehetnek. Súlyos végtagsérülteknek (koponyasérülés nélkül) ketamin [20 -30 mg titrálva] adható iv.
- Altatás és izomrelaxáns adása
Indukciós szer:
- Etomidate 0,15-0,3 mg/ttkg iv. Dózisát felezni szükséges instabil keringés esetén, főleg, ha a beteg GCS-e alacsony Eszméletlen, instabil keringésű beteg esetén el is hagyandó
- Calypsol 2,0-3,0 mg/ttkg. iv. javasolt etomidate helyett asthma, anafilaxia, sepsis, égés, neurogén shock esetén adni.
- Propofol 1,5-2,0 mg/ttkg iv.
Relaxáns:
- Succinylcholin 1.0-1,5 mg/ttkg adagban adható. Szükség esetén egyszer ismételhető (1 mg/ttkg dózisban), kivéve hyperkalaemia gyanúja, veseelégtelenség, tartós immobilizáció, égés esetén.
A gyógyszer alkalmazással kapcsolatban fontos megjegyezni, hogy egyetlen intubációs ajánlás sem tartalmazza, hogy milyen gyógyszerek javasoltak az RSI-ben a Fentanyl és a Succinylcholin kivételével, tekintettel, hogy a gyógyszerek megválasztása több szakmai szempont alapján is módosulhat.
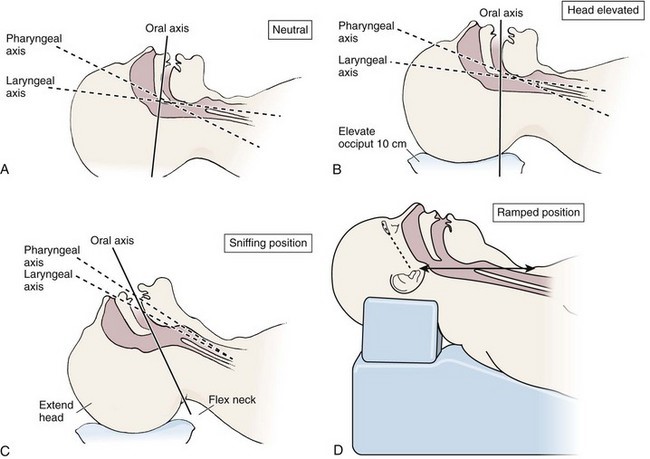
- A beteg pozicionálása: amennyiben a nyaki gerinc sérülése kizárható, a fej “sniffing” pozícióba hozásával segíthető az intubáció. A sniffing pozíció a szimatoló pozíció, amikor a beteg feje olyan helyzetbe kerül, hogy az orr van a legmagasabb ponton, ez általában a beteg feje alá alacsony párnát téve érhető el.
- Az orvos a beteg feje mögött helyezkedik el felügyeli légutat és az oxigénmaszkot, figyeli a monitort, a légzést, és irányítja a beavatkozást.
- Egy segítő MILS (manuális in-line stabilizációt) végez, vagyis a nyaki gerinc rögzítését végzi. A segítő a beteg fejét két oldalról fogja, tarkótájon és a fülek környékén, meggátolva az intubáció során esetleg fellépő nyaki extenziót. Úgy fogja a fejet, hogy az állkapocs könnyen mozogjon, a száj könnyen nyíljon.
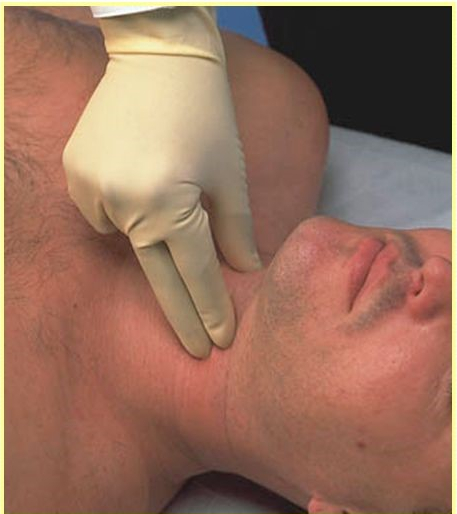
Sellick-műfogás (Cricoid pressure) alkalmazása megfontolandó az alábbi esetekben:
- amennyiben 2-3. trimeszterben levő terhes anya a beteg
- az RSI előtt valamilyen okból huzamosabb ideig ballonnal-maszkkal lélegezetett beteg
- obezitás miatt magas rekeszállás feltehetően telt gyomor mellett.
A manővert csak akkor végezzük, ha azt megfelelő gyakorlattal rendelkező személy végzi, vagy ha kellően biztosak vagyunk benne, hogy a segítő hatékonyan tudja a manővert végrehajtani!
Fenti esetekben a Sellick manőverrel párhuzamosan, vagy inkább önmagában: megemelt fejrésszel (vagy sérülteknél a teljes hordágy lábvégű billentésével ellen-Trendelenburg helyzet) kell pozícionálni a beteget. Szükség esetén a nyak immobilizálása ebben az esetben is végrehajtandó.
-
Intubáció:
- Az intubáció során az orvos feltárja a hangrést és folyamatosan mondja, mit lát,
- Az ápoló az orvos jobb oldalán elhelyezkedve felkészül a 30 másodperces eljárásra, figyeli a szaturációt és hangosan mondja az értékeket!
- Ha a hangrés látótérbe került, az orvos közli a Cormack-Lehane stádiumot, majd I. vagy II. fokozat esetén bevezeti a bougie-t a hangrésbe és közli, ha a bougie áthalad a hangrésen.
- Az ápoló ekkor húzza rá a tubust a bougie-ra
- Az orvos a szemét nem veszi le a hangrésről, amíg a tubus át nem haladt rajta, és a sikeresség első jelei nem észlelhetőek. Ha a bougie vége már kilóg a tubusból, és ezt az ápoló megfogta, ezt közli, csak ekkor engedi el az orvos a bougie-t és fogja meg, majd vezeti le a tubust.
- a tubust az orvos a szem ellenőrzése mellett vezeti a hangrésbe, ahogy a mandzsetta áthaladt, nem tolja a tubust mélyebbre
- Az ápoló csatlakoztatja a filtert, a kapnográfot és a ballont vagy a respirátort
Ha az intubáció az indukciós szer beadását követően 45 másodpercen belül sikertelen, vagy a szaturáció számottevően csökken (pl. az eredeti 100 %-ról 92 %-ra), ballonos-maszkos re-oxigenizáció szükséges, kis légúti nyomásokkal, 2 személyes technikával.
Ha a hangrés látótérbe hozása nem sikerül, a 30 másodperces eljárással azonosítani és korrigálni lehet a hangrés sikertelen látótérbe hozását az alábbiak szerint:
- Sellick műfogás felengedése, ha alkalmaztuk
- beteg pozíciója (fej neutrális helyzetben, nyak merőleges a vállövre, állkapocs laza, légzési tevékenység nincs, nem traumás beteg eseten “sniffing” pozíció)
- orvos pozíciója (stabil álló helyzet, egy vonalban, a beteg magassága optimális)
- szívás (durva szívó toldattal, nem leszívó-katéterrel)
BURP: Backward, Upward, Rightward Pressure manőver, manuális nyomás a gégeporcra hátrafelé, felfelé, és jobbra a laryngoscopia látóterének javítására. Legjobb egy segítő kezét az operátornak beállítani, amit azután a segítő megtart a feltárás alatt.
- Lapoc teljes betolása, majd visszahúzása
- Lapoc csere (gyakrabban nagyobb, mint kisebb lapoc szükséges)
- Operátor csere (csak ha mással nem magyarázható oka van a sikertelenségnek, és jelen van intubációra feljogosított segítő)
- Postintubációs menedzsment
- Tubus pozíció ellenőrzése:
- a tubust az orvos a szem ellenőrzése mellett is ellenőrzi
- kapnográf értékelhető eredményt mutat
- hallgatózás 6 ponton történik a gyomor felett, mindkét oldali tüdő csúcson és tüdő bázison, majd a cuff felfújása után a trachea gége alatti szakaszán
- mellkas szimmetrikus emelkedése
- esetleges párásodás is megerősítő tényező
- A mandzsetta felfújása és a tubus rögzítése:
- Mandzsetta felfújása 10 ml-es fecskendő segítségével és az ellenőrző-ballon használatával történik.
- Tubusrögzítés történhet gyári tubusrögzítővel vagy ennek hiányában 1 cm széles, 1 m hosszú szalaggal, a tubuson csomózva.
- Lélegeztetés a beteg állapotának megfelelően
- kezdetben ballonos, majd mielőbbi gépi lélegeztetés szükséges
- stabil, 30-35 Hgmm-es EtCO2 javasolt
- folyamatos EtCO2, SpO2, EKG, NIBP monitorozás
- AVGA
- Mellkas Rtg – kórházi környezetbe lehetőleg helyszíni
- A relaxált beteg narkózisának fenntartása fontos, ezért figyelni kell annak megfelelő mélységét.
A felületes anesztézia gyanújelei lehetnek:
- könnyezés (legfontosabb, legegyszerűbb)
- tachycardia (más tényezők befolyásolják, pl. Rocuronium)
- pupillák nem kellően szűkek
- Nyaki gerincrögzítés (nyakrögzítő + fej rögzítés) javasolt nem traumás betegek esetén is.
- Kihűlés elleni védelem, esetleg aktív melegítés lehet szükséges.
- Folyadék egyensúly követése és biztosítása
- Az etiológia tisztázására irányuló vizsgálatok elvégzése

Sikertelen intubáció esetén a 30 másodperces eljárás és reoxigenizáció után, ha második kísérletre sem hozható látótérbe a hangrés, mérlegelni kell a következő lehetőségeket:
- LMA alkalmazása
- ballonos-maszkos lélegeztetés az aneszteziológiai segítség érkezéséig
- sebészi légút (conicotomia)
- hagyjuk a beteget felébredni, egyszerű légút-biztosítás (segédeszközökkel), spontán légzés, szedálás szükség szerint (csak ha az indikáció nem légúti, vagy légzési elégtelenség volt).
Az intubáció magas rizikójú orvosi beavatkozás, amely fegyelmezett team munkában történik szigorú szakmai szabályok alapján. A beavatkozás algoritmusának ismerete elengedhetetlen azok számára, akik bármilyen szituációban is, de részesei lehetnek ennek a beavatkozásnak. A biztonságos betegellátás alapja a szabály követő magatartás és munka!
Dr. Pápai Tibor



